



Tijdens het European Gastric Cancer Congress besprak chirurg-oncoloog dr. Ewout Kouwenhoven (ZGT Almelo) de opkomst, implementatie en mogelijk verdere ontwikkeling van de minimaal-invasieve chirurgie bij maagcarcinoom.
“Je zou kunnen zeggen dat de oncologische chirurg bij het uitvoeren van een operatie wegens maagcarcinoom de afgelopen decennia steeds verder afstand heeft genomen”, laat Ewout Kouwenhoven aan de hand van een paar foto’s zien. Stond de chirurg bij de open chirurgie nog over de patiënt gebogen, met de komst van de laparoscopische chirurgie nam de chirurg al wat meer afstand, daarbij kijkend naar de monitor die naast de operatietafel hing. Inmiddels doet de operatierobot zijn intrede, waardoor de aanwezigheid van de chirurg in de directe nabijheid van de patiënt niet langer nodig is (en praktisch gezien zelfs niet eens meer mogelijk is). De chirurg kan zich op elke willekeurige locatie bevinden en van daaruit de robot bedienen. De dagelijkse realiteit is evenwel dat, met name in Europa, de meeste chirurgische ingrepen wegens maagcarcinoom nog steeds open chirurgie zijn.1
Vergelijkende studies
De eerste gerandomiseerde studie waarin minimaal-invasieve chirurgie bij maagcarcinoom is vergeleken met open chirurgie, komt uit Korea. Hierin zijn 342 patiënten (stadium I-ziekte) gerandomiseerd naar laparoscopisch versus open chirurgie. In de studie werd geen statistisch significant verschil aangetoond tussen de open en minimaal-invasieve procedure wat betreft de morbiditeit en mortaliteit als gevolg van de ingreep (respectievelijk 14,7% versus 10,5% en 0% versus 1,15%).2
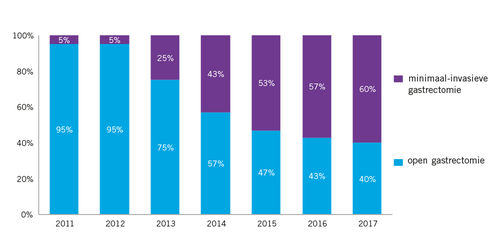
In Nederland heeft het toepassen van minimaal-invasieve chirurgie bij maagcarcinoom vanaf 2010 voet aan de grond gekregen: het aandeel van de minimaal-invasieve procedures op het totale aantal ingrepen steeg sindsdien van 5% tot 60% (zie Figuur 1).3 Een analyse van de complicaties (op grond van de DUCA-database) laat zien dat de minimaal-invasieve procedure met gemiddeld minder wondinfecties en lymfelekkage in de buik gepaard gaat en bovendien tot een kortere opnameduur leidt.4
Momenteel zijn er wereldwijd nog diverse gerandomiseerde studies gaande die de uitkomsten van de minimaal-invasieve procedure vergelijken met die van de open chirurgie. Onder andere de KLASS-2-, JCOG0912- en JLSSG0901-studie in Azië en de LOGICA- en STOMACH-studie in Europa. Doel van deze studies is na te gaan of minimaal-invasieve chirurgie superieur is aan open chirurgie.
Robotgeassisteerde chirurgie
“De huidige (laparoscopische) techniek van minimaal-invasieve chirurgie is echter nog niet het eindpunt van de ontwikkeling. Robotgeassisteerde chirurgie is in ontwikkeling en kent diverse voordelen boven de (klassieke) laparoscopische chirurgie”, legt Kouwenhoven uit. “De instrumenten zijn beweeglijker dan de menselijke hand en volkomen trillingsvrij, en het is mogelijk driedimensionaal beeld te creëren dat bovendien naar believen is uit te vergroten. Daarnaast is het werken met de robot voor de chirurg ergonomisch veel verantwoorder: een comfortabele zithouding in plaats van (soms urenlang) gebogen boven de operatietafel staan.”
Inmiddels verschijnen ook de eerste studies naar de resultaten van het robotgeassisteerd opereren bij maagcarcinoom. Er zijn tot op heden echter nog geen gerandomiseerde studies die robotgeassisteerd opereren vergelijken met andere vormen van chirurgie, meldt Kouwenhoven. Een meta-analyse van negentien cohortstudies concludeerde dat robotgeassisteerde chirurgie bij maagcarcinoom in vergelijking met laparoscopische chirurgie geen verschil toonde ten aanzien van de morbiditeit, mortaliteit (ook op lange termijn) en bloedverlies. Wel ging robotgeassisteerde chirurgie gepaard met een langere operatietijd en hogere kosten.5
“Klinische meerwaarde van robotgeassisteerde chirurgie ten opzichte van conventionele minimaal-invasieve chirurgie is echter (nog) niet aangetoond. Anderzijds vormt robotgeassisteerde chirurgie een geschikt platform om extra technieken, zoals augmented reality, toe te voegen aan de operatie”, stelt Kouwenhoven. Zo is het bijvoorbeeld mogelijk het beeld te verrijken met de resultaten van diagnostische technieken, zoals near-infrared fluorescence imaging.
Referenties
1. Brenkman HJ, et al. World J Gastroenterol 2016;22:4041-8.
2. Kim HH, et al. Ann Surg 2010;251:417-20.
3. DUCA Jaarrapportage 2015. Te raadplegen via www.dica.nl
4. Brenkman HJ, et al. Ann Surg 2017;266:831-8.
5. Chen K, et al. BMC Surgery 2017;17:93.
Dr. Marten Dooper, wetenschapsjournalist
Oncologie Up-to-date 2018 vol 9 nummer 4