




De huidige richtlijn voor de behandeling van patiënten met maagcarcinoom berust op resultaten van studies waarin de patiënten een mediane leeftijd van 62 jaar hadden, terwijl de mediane leeftijd van mensen met maagkanker 70 is.1 Het doel van deze studie, uitgevoerd door de EURECCA (EUropean REgistration of Cancer Care) UGI-groep, is om inzicht te verkrijgen in de huidige behandelingsstrategieën en overlevingsuitkomsten van patiënten met een resectabel maagcarcinoom van 70 jaar of ouder. Tijdens het European Gastric Cancer Congress presenteerde arts-onderzoeker dr. Yvette Claassen (Leids Universitair Medisch Centrum, Leiden) de eerste bevindingen van deze studie.
Deze studie van de EURECCA UGI-groep maakt gebruik van gegevens van patiëntdatabases uit vier Europese landen: België, Nederland, Denemarken en Zweden. Hieruit werden patiënten geselecteerd die bij diagnose ouder waren dan 70 jaar en een potentieel resectabel maagcarcinoom hadden (cT1-4a, cN0-2, cM0). Het tijdvak waarin de selectie plaatsvond was 2004-2014. Van alle patiënten werd achterhaald of zij een chirurgische behandeling hadden ondergaan en of zij behandeld waren met chemotherapie. Daarbij moet worden opgemerkt dat er over de Deense patiënten alleen gegevens beschikbaar waren ten aanzien van chirurgie en er geen gegevens over het gebruik van chemotherapie waren. Verder waren er over het tijdvak 2004-2006 geen gegevens beschikbaar over de Zweedse patiënten en waren er over de Zweedse patiënten alleen gegevens over de preoperatieve chemotherapie beschikbaar (en dus niet over de postoperatieve chemotherapie).
Relative excess risk
Om het behandelbeleid en de uitkomsten van de patiënten tussen de verschillende landen te kunnen vergelijken, berekenden de onderzoekers de relatieve overleving (dat wil zeggen de overleving van de patiënt ten opzichte van de gematchte populatie in het betreffende land). De verschillen in de relatieve vijfjaarsoverleving werden uitgedrukt als relative excess risk (RER). Als het RER van een land ten opzichte van een ander land (het referentieland) groter is dan één, betekent dit dat de overleving van de patiënten in het eerste land gemiddeld minder goed is dan in het referentieland, en vice versa. De aangepaste RER was berekend na het corrigeren voor leeftijd, geslacht en jaar. In de vier landen werden gegevens verzameld van respectievelijk 1.661 patiënten (België), 1.281 patiënten (Denemarken), 2.282 patiënten (Nederland) en 1.537 patiënten (Zweden). De geïncludeerde patiënten waren vergelijkbaar tussen de landen wat betreft ziektestadium.
Verschillen
De behandeling van stadium I-patiënten is redelijk vergelijkbaar tussen de vier landen: circa 30% van de patiënten in alle landen ondergaat geen chirurgie, en 50 à 60% alleen chirurgie, laat Claassen zien. De aangepaste RER is in Denemarken, Zweden en Nederland significant hoger dan in België. Dit is terug te zien in de relatieve-overlevingcurve, die in België het beste is.
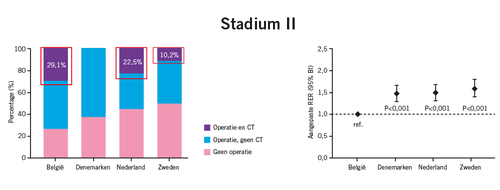
Het percentage patiënten met stadium II-ziekte dat geen chirurgie ondergaat, verschilt in de vier landen: 25% in België, 35% in Denemarken, 40% in Nederland en 45% in Zweden (zie Figuur 1). Chirurgie én chemotherapie werd toegepast bij 30% van de patiënten in België, 22% in Nederland en 10% in Zweden (geen data over chemotherapie in Denemarken beschikbaar). Voor de stadium II-patiënten geldt eveneens dat de aangepaste RER in Denemarken, Nederland en Zweden significant hoger is dan in België, wat ook voor deze patiëntengroep terug te zien is in de relatieve-overlevingcurve.
Ten aanzien van behandeling van patiënten met stadium III-ziekte is er ook een verschil zichtbaar tussen de vier landen. In België ondergaat 40% van deze patiënten geen chirurgie, tegenover 50% in Denemarken, 60% in Nederland en 70% in Zweden. Chirurgie plus chemotherapie wordt toegepast bij 27% in België, 18% in Nederland en 4% in Zweden. De aangepaste RER is voor deze groep in Denemarken gelijk aan die in België, terwijl deze parameter in Zweden en Nederland weer significant hoger uitkomt dan in België. Dit resulteert in soortgelijke overlevingscurves voor Belgische en Deense patiënten, waar de overleving voor de Nederlandse en Zweedse patiënten minder gunstig uitpakt.
Op grond van deze uitkomsten concludeert Claasen dat de patiëntenregistratie niet in alle landen uniform is, dat er ten aanzien van de behandelstrategie voor oudere patiënten met stadium II- of III-maagcarcinoom aanzienlijke verschillen bestaan tussen de landen, evenals aanzienlijke verschillen in overleving. “De uitkomsten van de studie zouden bovendien kunnen suggereren ”, stelt Claassen, “dat behandelen met chirurgie én chemotherapie ook bij oudere patiënten leidt tot een grotere kans op overleving, al moet de kans op confounding by indication en residual confounding hierin meegenomen worden.”
Referentie
1. Cunningham D, et al. N Engl J Med 2006;355:11-20.
Dr. Marten Dooper, wetenschapsjournalist
Oncologie Up-to-date 2018 vol 9 nummer 4